
甲状腺癌(TC)是内分泌系统最常见的恶性肿瘤,其发病率逐年上升。尽管手术和放射性碘治疗在TC治疗中占有重要地位,但对于碘难治型、有远处转移和分化程度低的甲状腺癌患者,治疗效果仍然有限。TC起源于甲状腺滤泡上皮或滤泡旁上皮细胞,主要分为分化型甲状腺癌(DTC)、甲状腺髓样癌(MTC)和未分化型甲状腺癌(ATC)。据国家癌症中心统计,2022年我国TC的发病率排名第3,且发病率还在明显上升,男性发病率为16.9%,女性发病率为15.7%。其发病率的升高与接受超声弹性成像检查机会增加、癌症预防意识和健康体检普及有关。尽管手术和放射性碘治疗在TC中取得了显著疗效,但对于晚期或复发患者,尤其是碘难治型和分化程度低的TC患者,治疗效果仍然有限。因此,寻找新的治疗方式显得尤为重要。
甲状腺癌发生原因及发展历程
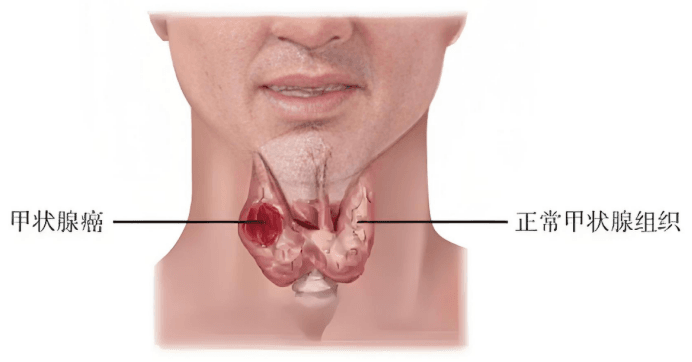
甲状腺癌是起源于甲状腺滤泡上皮的恶性肿瘤,其发生原因及发展历程一直是医学界研究的热点。
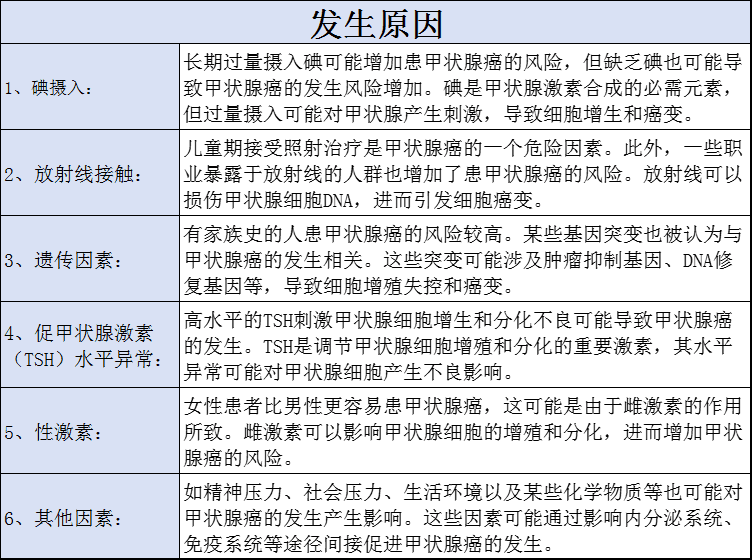
甲状腺癌的发生发展通常需要经历一个漫长的过程,包括以下几个阶段:

综上所述,甲状腺癌的发生原因涉及多种因素的相互作用,而发展历程则是一个从正常甲状腺组织到甲状腺癌的逐步演变过程。了解这些因素和过程对于预防、诊断和治疗甲状腺癌具有重要意义。近年来,随着对免疫微环境(TME)研究的深入,人们发现免疫细胞在TC的发生、发展和治疗中起着重要作用。TME是由肿瘤细胞、各种免疫细胞和细胞外基质等组成的复杂环境,它不仅能为肿瘤提供适宜的生长和转移条件,还能通过代谢、分泌、免疫等条件的变化来抑制肿瘤的发生发展。因此,研究TME中免疫细胞的作用,对于发掘TC免疫治疗潜在靶点、制定免疫治疗策略具有重要意义。
免疫细胞在甲状腺癌中的作用
肿瘤相关巨噬细胞(TAM)
肿瘤相关巨噬细胞(TAM)是TME中的重要组成部分,它们可以通过分泌细胞因子和趋化因子来调节肿瘤的生长和转移。研究表明,TAM在TC中的浸润程度与肿瘤的生长、侵袭和转移密切相关。在TC进展过程中,TAM的数量和活性显著增加,通过促进血管生成、抑制T细胞活性等方式,为肿瘤的生长和转移提供有利环境。
调节性T细胞(Treg)
调节性T细胞(Treg)是一类具有免疫抑制功能的T细胞,它们在TC的免疫逃逸和肿瘤进展中起着重要作用。研究表明,TC中Treg的浸润程度与肿瘤的恶性程度、淋巴结转移和预后不良参数密切相关。Treg可以通过分泌免疫抑制性细胞因子、抑制效应T细胞的活性和增殖等方式,抑制抗肿瘤免疫反应,从而促进肿瘤的生长和转移。
B细胞
B细胞在TC中的作用相对复杂。一方面,B细胞可以通过分泌抗体来直接参与抗肿瘤免疫反应;另一方面,B细胞也可以通过分泌抗炎介质来抑制T细胞等免疫细胞的活性,从而发挥促肿瘤效应。研究表明,TC中B细胞的富集评分与甲状腺分化评分呈负相关,提示B细胞可能在TC的进展中发挥重要作用。然而,目前对于B细胞亚型的功能和它与TLS(三级淋巴结构)之间的联系以及对T细胞的调节机制仍不清楚。
自然杀伤(NK)细胞
自然杀伤(NK)细胞是先天免疫的主要细胞类型,它们可以快速反应、不通过HLA匹配,在未致敏的情况下裂解肿瘤靶标,在免疫监视和肿瘤免疫中起重要作用。研究表明,与甲状腺肿和健康人相比,TC患者的肿瘤浸润NK细胞数量增加,并且与TC进展呈负相关。然而,TC细胞为避免被免疫系统识别,会采取各种方法抑制NK细胞功能,如调节吲哚胺2,3-双加氧酶(IDO)来抑制NK细胞的细胞毒性,并抑制激活受体(如NKG2D和NKp46)的表达等。
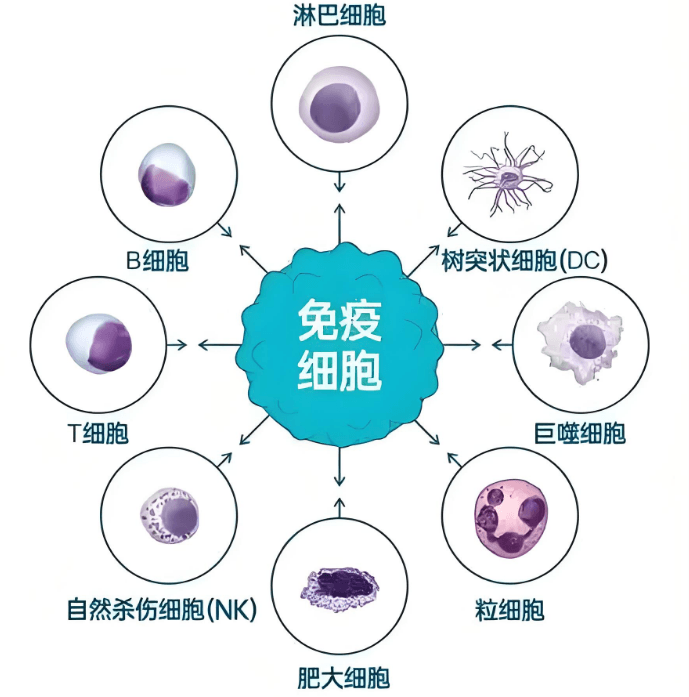
免疫细胞疗法在甲状腺癌中的研究进展
CAR-T细胞疗法
嵌合抗原受体(CAR)T细胞疗法是一种新兴的免疫细胞疗法,它通过基因工程技术将CAR表达在T细胞表面,使T细胞能够特异性地识别并杀伤肿瘤细胞。近年来,CAR-T细胞疗法在TC治疗中取得了显著进展。
2017年12月,美国威尔康奈尔医学院在国际期刊《Clin Cancer Res》发表的临床研究结果证明了CAR-T细胞治疗甲状腺癌的有效性。研究者开发了靶向ICAM-1的第三代嵌合抗原受体(CAR),以利用过继性T细胞疗法作为一种新的治疗方式。该研究发现,ICAM-1 CAR-T细胞在体外显示出对PTC和ATC细胞系的稳健和特异性杀伤,并且在具有全身性ATC的小鼠中,单次施用ICAM-1 CAR-T细胞介导了严重的肿瘤杀伤,导致长期缓解并显著提高存活率。
在2022年4月召开的美国癌症研究协会年会(AACR)上,发表了一项关于CAR-T细胞治疗甲状腺癌的最新临床研究报道。该研究首次验证了CAR-T细胞疗法在人体上治疗甲状腺癌的作用。研究者开发了亲和力调整和跟踪患者CAR-T细胞的技术,通过PET/CT扫描跟踪体内CAR-T细胞,并评估了其在晚期甲状腺癌患者中的安全性和初步疗效。结果显示,单剂量的CAR-T细胞治疗导致肿瘤消除,并显著提高携带ATC异种移植物的动物的存活率。在给予CAR-T细胞的人体临床试验中,也观察到了肿瘤减少和CAR-T细胞扩增的初步证据。
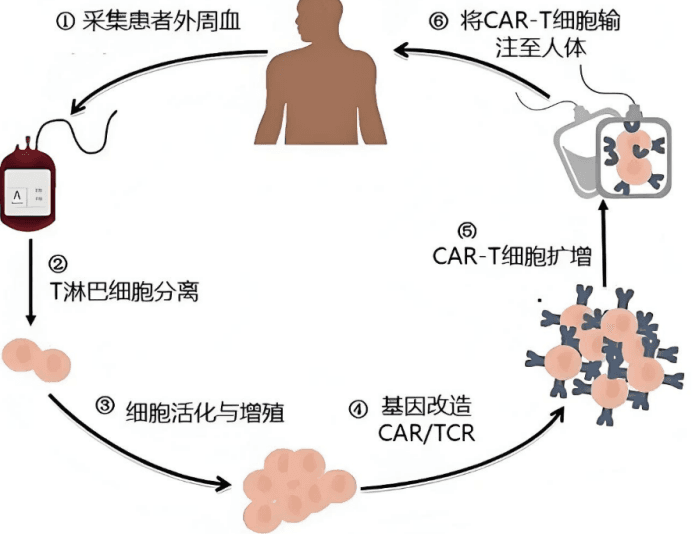
其他免疫细胞疗法
除了CAR-T细胞疗法外,还有其他免疫细胞疗法也在TC治疗中展现出潜力。例如,利用树突状细胞(DC)疫苗来激活T细胞免疫反应,或者利用细胞因子诱导的杀伤细胞(CIK)等免疫细胞来直接杀伤肿瘤细胞等。这些免疫细胞疗法在TC治疗中的疗效和安全性仍在进一步研究中。
挑战与展望
尽管免疫细胞疗法在TC治疗中取得了显著进展,但仍面临诸多挑战。例如,如何寻找和验证有效的肿瘤特异性靶点,如何克服免疫抑制性肿瘤微环境对免疫细胞功能的影响,如何提高免疫细胞的杀伤效率和持久性等。此外,免疫细胞疗法的安全性和长期疗效也需要进一步评估和优化。
甲状腺癌是内分泌系统最常见的恶性肿瘤之一,其发病率逐年上升。尽管手术和放射性碘治疗在TC治疗中占有重要地位,但对于晚期或复发患者,尤其是碘难治型和分化程度低的TC患者,治疗效果仍然有限。近年来,随着对免疫微环境和免疫细胞在TC中作用的研究不断深入,免疫治疗展现出巨大潜力。其中,CAR-T细胞疗法等免疫细胞疗法在TC治疗中取得了显著进展,但仍面临诸多挑战。未来,需要加强跨学科合作和临床研究,推动免疫细胞疗法在TC治疗中的广泛应用和优化,为患者提供更多有效的治疗方式。
参考文献
[1] 郭南南, 刘方舟. 免疫微环境中免疫细胞在甲状腺癌中作用的研究进展[J]. 东南大学学报(医学版), 2024, 43(4): 639-644.
[2] Gong J, Jin B, Shang L, et al. Characterization of the Immune Cell Infiltration Landscape of Thyroid Cancer for Improved Immunotherapy[J]. Frontiers in Molecular Biosciences, 2021, 8: 714053.
[3] La Vecchia C, Malvezzi M, Bosetti C, et al. Thyroid cancer mortality and incidence: A global overview[J]. International Journal of Cancer, 2015, 136(9): 2153-2163.
[4] Ferrari S M, Fallahi P, Galdiero M R, et al. Immune and inflammatory cells in thyroid cancer microenvironment[J]. International Journal of Molecular Sciences, 2019, 20(18): 4413.
[5] Xie H, Wang Z, Chen Y, et al. Immunotherapy for thyroid cancer: progress and challenges[J]. Journal of Hematology & Oncology, 2020, 13(1): 139.
[6] Na D L, Choi Y J. The role of tumor-infiltrating immune cells and their clinical implications in thyroid cancer[J]. Cancer Research and Treatment, 2018, 50(4): 1
免责声明:本文旨在科普相关知识,不作为医疗指导意见。
编辑|Yuanyuan.ZG
审核|Geng.ZG

